Les pénicillines et les céphalosporines sont deux des classes d’antibiotiques les plus couramment prescrites. Bien qu’elles soient toutes deux dérivées de la même famille de composés, les bêta-lactamines, elles présentent des différences importantes dans leur spectre d’activité, leurs indications thérapeutiques et leur potentiel de résistance.
Sommaire
1. Pénicillines (ex: Amoxicilline)
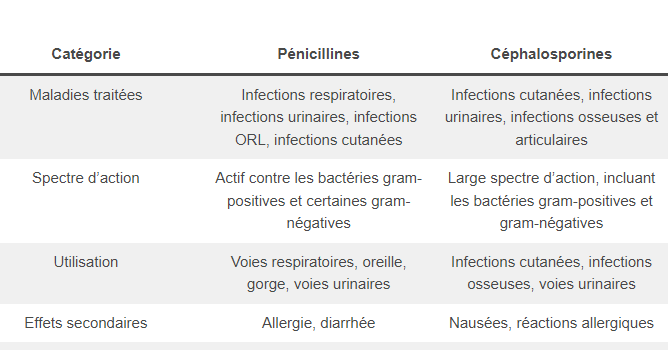
- Spectre d’action : Les pénicillines, telles que l’amoxicilline, sont principalement efficaces contre les bactéries gram-positives comme les streptocoques, ainsi que contre certaines bactéries gram-négatives. Elles sont souvent utilisées pour traiter des infections courantes comme les infections respiratoires, les sinusites, et les infections de l’oreille.
- Maladies traitées : Les pénicillines sont largement prescrites pour des infections telles que :
- Infections respiratoires (bronchites, pneumonies)
- Infections urinaires simples
- Infections ORL (sinusites, otites)
- Infections cutanées
- Effets secondaires : Les effets secondaires courants incluent des réactions allergiques (éruptions cutanées, urticaire), des troubles gastro-intestinaux (diarrhée), et, dans des cas plus rares, des réactions graves comme le choc anaphylactique.
- Résistance : En raison de leur utilisation prolongée, la résistance bactérienne aux pénicillines est devenue fréquente, notamment en raison de la production de bêta-lactamases par certaines bactéries, qui détruisent la structure du médicament.
2. Céphalosporines (ex: Céphalexine)
- Spectre d’action : Les céphalosporines, telles que la céphalexine, offrent un spectre plus large que les pénicillines. Elles sont efficaces contre une gamme plus étendue de bactéries gram-positives et gram-négatives, ce qui les rend utiles pour traiter des infections plus complexes ou en cas de résistance aux pénicillines.
- Maladies traitées : Les céphalosporines sont prescrites pour des infections telles que :
- Infections cutanées et des tissus mous
- Infections urinaires complexes
- Infections osseuses et articulaires
- Infections postopératoires
- Effets secondaires : Similaires à ceux des pénicillines, les céphalosporines peuvent provoquer des nausées, des réactions allergiques, et, plus rarement, des troubles rénaux ou des problèmes liés au système immunitaire.
- Résistance : Les céphalosporines sont généralement plus résistantes aux bêta-lactamases, mais la résistance peut encore se développer, en particulier avec les générations plus anciennes de céphalosporines.
Bien que les pénicillines soient souvent le traitement de première ligne pour de nombreuses infections courantes, les céphalosporines sont souvent utilisées lorsque les pénicillines ne sont pas efficaces ou lorsque des bactéries résistantes sont suspectées. Les médecins choisissent entre ces deux classes d’antibiotiques en fonction de la nature de l’infection, des antécédents de résistance, et de l’état de santé global du patient.
Pour éviter la résistance aux antibiotiques, il est important de suivre certaines pratiques clés :
1. Prendre les antibiotiques seulement si nécessaire :
- Les antibiotiques ne doivent être utilisés que pour traiter les infections bactériennes confirmées par un médecin. Ils sont inefficaces contre les infections virales comme la grippe ou le rhume.
2. Suivre scrupuleusement la prescription :
- Terminer le traitement complet même si les symptômes s’améliorent avant la fin du traitement.
- Ne pas prendre une dose plus élevée ou plus faible que celle prescrite.
3. Éviter l’automédication :
- Ne jamais utiliser des antibiotiques restants d’un traitement précédent ou prendre des antibiotiques sans ordonnance.
4. Limiter l’utilisation d’antibiotiques dans l’élevage :
- La surutilisation d’antibiotiques dans l’agriculture contribue à la résistance. Consommer des produits issus de l’élevage responsable peut aider à limiter ce problème.
5. Prévenir les infections :
- Prendre des mesures d’hygiène de base (lavage des mains, vaccination) pour éviter les infections et réduire le besoin d’antibiotiques.
6. Travailler avec les professionnels de la santé :
- Les médecins doivent prescrire des antibiotiques seulement quand c’est absolument nécessaire, et choisir le bon type et la bonne durée de traitement.
7. Sensibilisation à l’échelle mondiale :
- Encourager la prise de conscience sur les dangers de la résistance et soutenir les efforts pour la réduire, à la fois dans les communautés locales et à l’échelle mondiale.
En adoptant ces bonnes pratiques, il est possible de limiter la propagation de bactéries résistantes aux antibiotiques et de préserver l’efficacité des traitements.
Comparaison des antibiotiques entre les pénicillines (amoxicilline) et les céphalosporines (céphalexine)
Cette comparaison met en avant les principales différences entre ces deux classes d’antibiotiques, en termes de maladies traitées, spectre d’action, effets secondaires et risques de résistance.
| Catégorie | Amoxicilline (Pénicillines) | Céphalexine (Céphalosporines) |
|---|---|---|
| Maladies traitées | Infections respiratoires, infections urinaires, infections ORL (sinusites, otites), infections cutanées | Infections cutanées et des tissus mous, infections urinaires, infections osseuses et articulaires, infections postopératoires |
| Spectre d’action | Actif contre les bactéries gram-positives et certaines gram-négatives | Large spectre d’action incluant les bactéries gram-positives et gram-négatives |
| Utilisation | Infections des voies respiratoires, oreille, gorge, voies urinaires | Infections cutanées, infections osseuses, voies urinaires |
| Effets secondaires | Allergie, diarrhée | Nausées, réactions allergiques |
| Résistance | Plus courante parmi les pénicillines | Moins courante que chez les pénicillines |
Les antibiotiques les plus prescrits varient en fonction des régions, des types d’infections et des politiques de santé locales. Cependant, certains antibiotiques sont fréquemment utilisés dans de nombreux pays en raison de leur efficacité pour traiter des infections courantes. Voici les antibiotiques les plus prescrits :
1. Amoxicilline (pénicilline) :
- Utilisée pour traiter les infections respiratoires, les infections de l’oreille (otites), les sinusites, et certaines infections urinaires.
- C’est l’un des antibiotiques les plus prescrits en raison de son efficacité et de son large spectre.
2. Azithromycine (macrolides) :
- Prescrite pour les infections respiratoires (bronchites, pneumonies), les infections des tissus mous et certaines infections sexuellement transmissibles comme la chlamydia.
- Elle est appréciée pour sa courte durée de traitement.
3. Ciprofloxacine (fluoroquinolones) :
- Utilisée pour les infections urinaires, les infections intestinales et certaines infections respiratoires.
- Connue pour son large spectre d’action, mais avec un risque accru de résistance.
4. Ceftriaxone (céphalosporines) :
- Administrée par injection pour traiter des infections plus graves, telles que la pneumonie, les infections des voies urinaires compliquées, et certaines infections sexuellement transmissibles comme la gonorrhée.
5. Doxycycline (tétracyclines) :
- Utilisée pour traiter l’acné, les infections respiratoires, les infections sexuellement transmissibles (comme la syphilis), et la maladie de Lyme.
- Efficace contre un large éventail de bactéries, elle est souvent utilisée lorsqu’il y a une allergie à la pénicilline.
6. Clindamycine (lincosamides) :
- Prescrite pour les infections cutanées, les infections osseuses et les infections dentaires.
- Elle est souvent utilisée pour les patients allergiques à la pénicilline.
7. Metronidazole :
- Utilisé pour traiter des infections provoquées par des bactéries anaérobies et certains parasites, comme les infections vaginales (vaginose bactérienne) et la colite pseudomembraneuse.
Ces antibiotiques sont souvent prescrits pour des infections courantes, mais leur utilisation doit toujours être guidée par un médecin pour éviter la résistance et assurer un traitement approprié.